
-
Langzeitfolgen nach COVID19 – Long Covid Syndrom – Long COVID-Ambulamz
Eine Infektion mit dem SARS-CoV2 Virus (COVID19) verläuft im Kindes- und Jugendalter überwiegend mild oder sogar asymptomatisch. Jedoch hat sich im Laufe der Pandemie gezeigt, dass eine SARS-CoV2-Infektion zu Langzeit-Beschwerden führen kann, und das auch, wenn die Akut-Infektion nur leichte oder keine Symptome verursachte. Von diesem Krankheitsbild, auf das man im Frühsommer 2020 erstmals aufmerksam wurde, ist mittlerweile klar geworden, dass es eine nicht unerhebliche Zahl von Patienten betrifft, sowohl im Erwachsenen- als auch Kindesalter. Im Oktober 2021 wurde hierfür im Rahmen einer WHO-Definition der Begriff „Post-COVID-19 Syndrom“ geprägt, auch als „Long COVID“ bezeichnet.
Welche Symptome treten im Rahmen eines Post-COVID19-Syndroms auf?
Es sind vielfältige Symptome (an die 200 verschiedene) beschrieben. Das erklärt sich dadurch, dass das Krankheitsgeschehen im Rahmen eines Long COVID Syndroms letztlich alle Organe des Körpers betreffen kann. Häufig berichtete Beschwerden sind dabei Müdigkeit, chronische Erschöpfung, reduzierte körperliche und geistige Leistungsfähigkeit, Kurzatmigkeit bei Belastung, eine sehr verzögerte Erholung nach körperlicher oder geistiger Aktivität, Konzentrationsstörungen und andere kognitive Störungen, starke Kopfschmerzen, Muskelschmerzen, Herzrasen, Herzstolpern, Schwindel, Stiche im Brustkorb, aber auch Schlafstörungen, depressive Stimmungslage, Störungen des Geschmacks- und Geruchssinns, Halsschmerzen, Infektanfälligkeit, Lymphknotenschwellungen, erhöhte Körpertemperatur nach Anstrengung, oder eine Kälte- oder Wärme-Intoleranz.
Wie diagnostiziert man ein Post-COVID19-Syndrom?
Bereits das Auftreten mehrerer „typischer“ Long-COVID-Symptome im zeitlichen Zusammenhang mit einer durchgemachten COVID19-Infektion (meist wenige Wochen nach der Infektion beginnend) aus vorheriger Gesundheit heraus deutet auf eine Long-COVID-Erkrankung hin. Es muss aber immer sichergestellt werden, dass keine anderen Ursachen für diese Beschwerden vorliegen, denn jedes der Symptome für sich allein genommen ist nicht spezifisch für das Long COVID-Syndrom, d.h. es kann auch bei etlichen anderen Erkrankungen auftreten. Daher sollte immer eine gründliche Diagnostik erfolgen, die andere Erkrankungen ausschließt. Einige Beschwerden wie z.B. eine lange Erholungszeit nach Anstrengungen (PEM; „post-exertional malaise“) sind jedoch bereits sehr hinweisend auf ein Long COVID-Syndrom.
Was sind die Ursachen von Long COVID?
Da das Long COVID-Syndrom eine verhältnismäßig neue Erkrankung ist, sind viele Aspekte hinsichtlich Ursachen und Mechanismen noch unklar und Gegenstand aktueller Forschung. Jedoch kann man schon relativ sicher sagen, dass es sich um ein Autoimmungeschehen handelt, d.h. dass die eigene Immunabwehr nach der COVID19-Infektion fehlgeleitet oder überschießend reagiert. Es sind verschiedene Autoantikörper im Rahmen von Long COVID nachgewiesen worden. Einige richten sich gegen Strukturen des sogenannten vegetativen Nervensystems, worüber sich möglicherweise Symptome einer „autonomen Dysregulation“ wie Schwindel und Temperaturregulationsstörungen erklären. Auch die hormonelle Renin-Angiotensin-Aldosteron-Achse scheint von Autoimmunphänomenen betroffen. Zudem gibt es Anhaltspunkte, dass die Blutgefäß-Innenwände erkrankt sind und dadurch kleine Blutgefäße eine erhöhte Neigung zur Verstopfung (Thrombose, „micro-clotting“) haben. Möglicherweise kommt es so zu einer reduzierten Sauerstoffversorgung des Gewebes betroffener Organe und zu einer Fehlfunktion der zellulären Energie-Kraftwerke (der Mitochondrien).
Die Symptome bei Long COVID zeigen zum Teil Parallelen zu Krankheitsbildern, die man bereits vor der SARS-CoV2-Pandemie kannte, die nach anderen viralen Infektionen, z.B. einer EBV-Infektion, aber seltener auch nach schweren Traumata oder großen Operationen auftraten: Auch hierbei sieht man langanhaltende Zustände von chronischer Müdigkeit und weiteren der o.g. Symptome, was in ausgeprägten Fällen CFS/ME (chronic fatigue syndrome / myalgische Encephalitis) genannt wird. Einige Erkenntnisse über diese Erkrankungen können auch zum Verständnis von Long COVID beitragen.
Wie können Post-COVID19-Beschwerden behandelt werden?
Da der zugrundeliegende Mechanismus von Long COVID noch nicht vollständig verstanden ist und die zwei Pandemie-Jahre erst eine verhältnismäßig kurze Zeit boten, um aufwändige Therapie-Studien durchzuführen, die wiederum Wissen über die Long COVID-Ursachen voraussetzen, ist leider bislang noch keine einzelne wirksame medikamentöse Therapie verfügbar. Studien hierzu laufen aber.
Ein erster, für die Patienten bereits sehr entlastender Schritt ist jedoch allein schon das Stellen der Diagnose „Long COVID“ und das damit einhergehende Liefern von Informationen und Erklärungsmodellen zu Long COVID an die Betroffenen. Denn nicht selten haben Betroffene bereits über längere Zeit nach der Ursache ihrer durchaus „diffusen“ Beschwerden gesucht, eine Odyssee an Arzt- und Therapeutenkontakten hinter sich, ohne dass eine Erklärung für ihre Gesundheitsbeeinträchtigung gefunden wurde: Die meisten der klassischen Organfunktions-Untersuchungstechniken bleiben beim Long COVID ohne auffälligen Befund, d.h. die Long COVID-Erkrankung ist mit diesen Methoden nicht sichtbar zu machen, obschon es sich um ein immunologisch-somatisches Krankheitsbild handelt. Die Nachricht über eine somatische Erkrankung und die Abgrenzung dieser Erkrankung von einer reinen Depression oder anderen psychosozialen Pandemie-Lockdown-Auswirkungen ist für viele betroffene Jugendliche im Prozess des Umgangs mit den Beschwerden sehr hilfreich und stellt einen wichtigen Schritt in der Wahrnehmung und Bewertung der Beschwerden des / der betroffenen Kindes / Jugendlichen durch Schule und Elternhaus dar.
Daneben stehen derzeit symptomatische Therapien im Vordergrund der Behandlung, ausgerichtet an den individuellen Beschwerden. So kann bei Belastungsintoleranz und Belastungs-abhängiger Erschöpfung beraten und eingeübt werden, wo die aktuelle individuelle Belastungsgrenze für den Patienten ist, die momentan nicht überschritten werden sollte („pacing“). Schmerzzustände können schmerztherapeutisch behandelt werden, ebenso kann es für Schlafstörungen, bei einer (z.B. auch sekundären) Depression oder bei Bluthochdruck / Tachykardien eine spezifische, ggf. medikamentöse Therapie geben. Auch profitieren Betroffene nicht selten von bestimmten Physiotherapie-Behandlungsangeboten. Darüber hinaus wird oft psychosoziale / sozialrechtliche Unterstützung bei der Umsetzung einer reduzierten Belastung im Schulumfeld und persönlichen Alltag benötigt.
Behandlungsangebote an der Klinik für Kinder- und Jugendmedizin des Marien-Hospital Wesel:
Da Belastungs-abhängige Beschwerden (Belastungs-Limitation und Kurzatmigkeit) zentrale Symptome bei Long COVID sind, stellen sich in unserer kinderpneumologischen Ambulanz seit dem Herbst 2020 Kinder und Jugendliche mit Long COVID-Beschwerden zur Ursachen-Abklärung vor. Aufgrund der spezifischen Bedürfnisse dieser Betroffenen haben wir eine Long-COVID-Ambulanz-Sprechstunde eingerichtet, um dem besonderen Zeitbedarf, dem Bedarf an interdisziplinärem Vorgehen und weiteren spezifischen Anliegen der Beratung zu Long COVID gerecht zu werden. In einigen Fällen erscheint es sinnvoll, Diagnostik im Rahmen eines kurzen stationären Aufenthaltes zu bündeln.
An diagnostischen Techniken stehen Blutuntersuchungen inklusive Bestimmung bestimmter Auto-Antikörper, Lungenfunktionsuntersuchungen (Bodyplethysmographie, LCI, Laufbandbelastung, CO-Diffusion), Echokardiographie, Spiroergometrie, EKG, Allergietestungen, Schellong-Test und Sonographie zur Verfügung; daneben erfolgt die Organisation weiterer Untersuchungen je nach Bedarf (z.B. EEG, MRT Schädel, Augenarzt-Untersuchung, Kardio-MRT, Schlaflabor).
Nach Bestätigung der Diagnose „Long COVID“ werden die betroffenen Kinder und Jugendlichen und ihre Eltern über das Krankheitsbild nach aktuellem Wissensstand informiert und bzgl. therapeutischer Optionen beraten.
Die Therapie-Angebote umfassen ein Spektrum von Anpassung der Alltagsbelastung, Psychoedukation bis zu ambulanter Physio-, Psycho- oder Ergotherapie (ambulante therapeutische Angebote in Zusammenhang mit dem hiesigen SPZ), supportiver medikamentöser Therapie bis zur Empfehlung einer stationären Rehabilitationsmaßnahme in einer Reha-Einrichtung. Im Fall eines zeitnahen oder intensiven Behandlungsbedarfs können wir in einem stationären Aufenthalt über ca. 10 Tage diagnostische und therapeutische Maßnahmen komprimiert anbieten.
Kontakt am Marien-Hospital für Kinder und Jugendliche mit Long COVID-Beschwerden:
Kinderklinik Sekretariat: Alexandra Weber
Mo, Di, Do 8 - 16 Uhr; Mi u. Fr 8 – 15 Uhr
Telefon 0281 104-61170
Fax 0281 104-1178
E-Mail: sekretariat.paediatrie.mhw(at)prohomine.deLong COVID-Sprechstunde (über die kinderpneumologische Ambulanz)
Seloa Liebrecht
Mo - Fr 10 - 12 Uhr Mo, Di, Do 14 - 16 Uhr
Telefon 0281 104-1170
Fax 0281 104-1178
E-Mail: ambulanz.paediatrie.mhw(at)prohomine.deStation K1: Bettina Maas
Mo, Di, Do, Fr 8 - 12.30 Uhr, Mi 13 - 16.30 Uhr
Telefon 0281 104-69905
Fax 0281 104-1628
E-Mail: bettina.maas(at)prohomine.deNützliche Links:
- Merkblatt zu Long COVID der Bundeszentrale für gesundheitliche Aufklärung (BZgA): file:///C:/Users/phm4424/AppData/Local/Temp/BZgA_Merkblatt-Long-COVID-2.pdf
- Info-Graphik zu Long COVID der Bundeszentrale für gesundheitliche Aufklärung (BZgA): file:///C:/Users/phm4424/AppData/Local/Temp/Infografik_Symptome_LongCovid.pdf
- S1-Leitlinie Post-COVID / Long-COVID (für Ärzte / Behandler): https://www.awmf.org/uploads/tx_szleitlinien/020-027l_S1_Post_COVID_Long_COVID_2021-07.pdf
- AWMF-Leitlinie „Long-/Post-COVID-Syndrom“ für Betroffene: https://www.awmf.org/uploads/tx_szleitlinien/020-027p_S1_Post_COVID_Long_COVID_2021-12.pdf
- Selbsthilfegruppen für Long COVID-Betroffene: Information von NAKOS (Nationale Kontakt- und Informationsstelle zur Anregung und Unterstützung von Selbsthilfegruppen): https://www.nakos.de/data/Online-Publikationen/2022/NAKOS-Corona-Selbsthilfegruppen.pdf
- Reha-Einrichtungen mit Fokus auf Long COVID: Homepage der Bundesarbeitsgemeinschaft für Rehabilitation: https://www.bar-frankfurt.de/service/datenbanken-verzeichnisse/reha-einrichtungsverzeichnis/rehastaetten-suche.html
- Leistungen zur Rehabilitation bei Long COVID: Information des Bundesministerium für Arbeit und Soziales: https://www.bmas.de/DE/Service/Presse/Meldungen/2021/long-covid-rehabilitation-arbeitsleben.html
- Informationen zu Long COVID des Bundesministerium für Gesundheit: https://www.zusammengegencorona.de/covid-19/long-covid-langzeitfolgen-einer-covid-19-erkrankung/
- RKI-Homepage: Gesundheitliche Langzeitfolgen der SARS-CoV2-Infektion: https://www.rki.de/SharedDocs/FAQ/NCOV2019/FAQ_Liste_Gesundheitliche_Langzeitfolgen.html
Verbände, Initiativen und Fachgesellschaften:
- Ärzte- und Ärztinnenverband Long COVID: https://long-covid-verband.de/
- Deutsche Gesellschaft für ME/CFS: https://www.mecfs.de/
- Homepage der Bundesweiten Initiative Long COVID Deutschland: https://longcoviddeutschland.org/
- Nationaler Aktionsplan (Stand Februar 2022) der Deutschen Gesellschaft für ME/CFS e.V. und der Initiative Long COVID Deutschland: https://www.longcoviddeutschland.org/wp-content/uploads/2022/02/aktionsplan.pdf
- Bericht der Interministeriellen Arbeitsgruppe Long-COVID vom 28.09.2021: https://dserver.bundestag.de/btd/19/326/1932659.pdf
-
Asthma / Allergien / Lungenerkrankungen

Die umfassende Diagnostik, Therapie und auch Erforschung sowie Vorbeugung von allergischen Erkrankungen einschließlich des Asthma bronchiale, der Neurodermitis (atopisches Ekzem) und der Nahrungsmittelallergie ist seit Langem wesentlicher und überregional anerkannter Schwerpunkt unserer Tätigkeit.
Unser ärztliches Team besteht aus spezialisierten Kinder-Pneumologen und -allergologen, die in nationalen und internationalen Fachgesellschaften aktiv sind und so moderne wissenschaftliche Erkenntnisse mit einem individuellen, familienzentrierten Ansatz verbinden.
Wir führen die gesamte allergologische Diagnostik inklusive stationärer Provokationstestungen und die komplette kinderpneumologische Diagnostik durch, gegebenenfalls einschließlich Spiegelung der Luftwege (Bronchoskopie). Großen Wert legen wir auf eine rational begründete, konsequente Therapie insbesondere mit nebenwirkungsarmen, inhalierbaren bzw. äußerlich anwendbaren Medikamenten. Ebenso wichtig ist es uns, die Möglichkeiten zur gezielten Vermeidung der für den einzelnen Patienten schädlichen Allergene umfassend abzuklären (Umgebungssanierung, Veränderung des Ernährungs- und Lebensstils).
Ein besonderer Schwerpunkt unserer kinderpneumologischen Spezialambulanz liegt in dem Erkennen und Behandeln von chronischen, oft seltenen Lungenerkrankungen oder Atemwegserkrankungen mit immunologischen Ursachen. Trotz Vorhalten modernster Diagnostik ist der Schlüssel zur Diagnose oft eine gute, genaue Anamnese, dass heißt das Verstehen der Beschwerden des Patienten. Apparative oder Labor-Diagnostik ergänzt die Diagnosefindung. Ist die Diagnose gestellt, erfolgt die Einleitung und ein Monitoring einer Behandlung zur Heilung oder Verhinderung von Folgeschäden. Dabei ist ein möglichst genaues Monitoring der Lungengesundheit von großer Bedeutung. Dieses können wir mittels z.T. aufwändiger, aber sehr sensitiver und schonender Methoden (Gas-Auswaschverfahren zur Bestimmung des lung clearance index (LCI) und Lungen-MRT (Vermeidung von Strahlenbelastung) gewährleisten. Diese Diagnostik setzen wir auch regelmäßig in der Verlaufsdiagnostik bei unseren Patienten mit Mukoviszidose (CF) und Primärer Ziliärer Dyskinesie (PCD) ein. Für die Diagnostik und Weiterbehandlung dieser Erkrankungen besteht an der hiesigen Kinderklinik ein ausgewiesenes Zentrum (MukoZert-zertifizierte CF-Ambulanz, PCD-Zentrum). Im Falle bestimmter Erkrankungen aus dem hämatologisch-immunologischen Formenkreis arbeiten wir mit universitären Zentren für Kinderonkologie/-Hämatologie zusammen.
Darüberhinaus besteht schon seit vielen Jahren eine besondere Expertise in der detaillierten Diagnostik von Nahrungsmittelallergien (inklusive seltener Sonderformen wie FPIES). Hierfür steht ein erfahrenes, interdisziplinäres Team aus Allergologen, Ernährungsberaterinnen, Psychologinnen und Pflegekräften bereit, das neben der Anwendung moderner Diagnostikverfahren immer die betroffene Familie und deren Lebensqualität im Blick hat.
Ein Forschungsinstitut, das auf diesem Feld der Allergologie und Kinderpneumologie arbeitet, ist unserer Klinik angeschlossen. Deshalb ist nicht nur der unmittelbare Kontakt zum neuesten Stand der Wissenschaft sichergestellt, sondern es ergibt sich auch die Möglichkeit, einzelne Patienten an aktuellen wissenschaftlichen Studien zu beteiligen. Dadurch können „Problempatienten“ mit ganz neuen Medikamenten behandelt und besonders intensiv und persönlich betreut werden.
Für Patienten mit atopischen und / oder pneumologischen Problemen bieten wir im Hause an:
- Umfangreiche CAP (RAST)-Testung inklusive moderner molekularer Allergenkomponentendiagnostik
- Haut-Prick-Test, auch mit nativen Allergenen, Intrakutantest
- Gezielte Provokationstests bei Nahrungsmittel- und Medikamentenallergien, auch in schwierigen Fällen und mit seltenen Allergenen
- Allergologische Ernährungsberatung und Anaphylaxieschulung, sowie ambulante Asthmaschulung
- Stationäre Schulung und Therapieoptimierung bei atopischer Dermatitis (Neurodermitis) mit interdisziplinärem Team (Neurodermitis-Trainer, Pflege, Ernährungsberaterin, Psychologin und Sozialpädagogin)
- Schnell-Aufdosierung einer allergenspezifischen Immuntherapie (Hyposensibilisierung) bei Insektengiftallergie unter stationärer Überwachung
- Risiko-Impfungen bei Kindern mit Allergien im Rahmen eines tagesstationären Aufenthaltes (z.B. Masern-Impfung bei schwerer Hühnereiallergie)
- Ausführliche Beratung, Diagnostik und Therapie bei chronischer Urtikaria (Nesselsucht)
- Komplette Lungenfunktionsdiagnostik (Ganzkörper-Bodyplethysmographie) einschließlich Laufbandbelastung und multiple breath Gas-Auswaschverfahren (LCI)
- Metacholinprovokation
- FeNO (exhaliertes Stickstoffmonoxid)
- Rhinomanometrie mit nasalen Provokationen
- Komplette Diagnostik bei dem Verdacht einer Zilienfunktionsstörung (PCD): Nasales NO, nasale Bürstenbiopsie mit Hochfrequenzvideomikroskopie im Haus, sowie Immunfluoreszenz, Transmissionselektronenmikroskopie und genetischer Testung (in Kooperation)
- Diagnostik und Therapie funktioneller Atemstörungen (z.B. vocal cord dysfunction) inklusive spezialisierter Atemphysiotherapie
- Schweißtest und genetische Diagnostik bei V.a. Mukoviszidose (inklusive Abklärung eines auffälligen Neugeborenenscreenings)
- Detaillierte infektiologische Untersuchungen, sowie Basisdiagnostik bei dem Verdacht einer Abwehrschwäche (wenn erforderlich, weiterführende Diagnostik in Kooperation mit spezialisierter Kinder-Immunologie)
- 24h-pH-Metrie mit Impedanzmessung
- Bronchoskopie, flexibel, mit Videodokumentation, Lungenlavage- und Biopsiemöglichkeit
- Bronchoskopie, starr, mit Videodokumentation und Biopsiemöglichkeit (auch Notfall-Bronchoskopien zur Fremdkörper-Entfernung)
- Ultraschall der Lunge (strahlenfreie Alternative zu Röntgenuntersuchungen)
- Röntgen, Kernspintomographie und Computertomographie im Haus
Kontakt:
Chefärztin Dr. Cordula Koerner-Rettberg, Ärztin für Kinder- und Jugendmedizin, Kinder-Pneumologie, Allergologie
Sekretariat/Terminvergabe:
Täglich von 10:00 - 12:00 Uhr
Mo, Di, Do auch 14:00 - 16:00 Uhr
Tel.: 0281 104-61170
Fax: 0281 104-1178
E-Mail: sekretariat.paediatrie.mhw(at)prohomine.de
(In Notfällen lassen Sie sich bitte über die 0281 104-0 mit dem diensthabenden Arzt verbinden.) -
Dysfunktionelle respiratorische Symptome
Dies sind Symptome, die sich nicht ausreichend durch strukturelle Besonderheiten oder organische Erkrankungen der Atmungsorgane erklären lassen.
Dazu zählen Funktionsstörungen oder Auffälligkeiten
- der Atemregulation (z.B. Hyperventilation, Seufzerdyspnoe, DATIV)
- der oberen Atemwege (VCD, EILO)
- der Atmungsempfindung (psychogene Luftnot, Panikattacken)
- Tic-artigen Symptome und Stereotypien (habitueller Husten, Räusper-Stereotypien)
Woher kommen funktionelle Atembeschwerden?
Wenn das Zusammenspiel zwischen Körper, Psyche und Lebenswelt „aus dem Gleichgewicht“ geraten ist, kann dies zu funktionellen Beschwerden führen. Dieses kennt man von Bauch – und Kopfschmerzen, aber auch die Atmung kann dieses widerspiegeln. Funktionelle Atembeschwerden treten häufig auf, werden aber noch zu selten erkannt und diagnostiziert. Häufig treten sie im Jugend- und jungen Erwachsenenalter auf.
Wie erkennt man funktionelle Atembeschwerden?
DRS-Beschwerden reichen von Luftnot, oft bei Belastung, auffälligen Atemgeräuschen bis hin zu Brustschmerzen, Schwindel oder Panikattacken. Natürlich bestehen solche Beschwerden auch bei klassischen somatischen Erkrankungen – so ist Kurzatmigkeit bei körperlicher Belastung ein häufiges Symptom bei Asthma bronchiale. Um unterscheiden zu können, ob diese Symptome eine organische Ursache haben oder funktioneller Natur sind, ist eine ausführliche Befragung, gründliche körperliche Untersuchung sowie eine Lungenfunk-tion, meist auch unter Einbeziehung einer Laufbe-lastung notwendig.
In folgenden Fällen sollte auch an funktionelle Störungen gedacht werden:
- (scheinbare) Asthma-Beschwerden bessern sich nicht trotz adäquater Asthma-Therapie (unkontrolliertes Asthma)
- Luftnot tritt nur bei Sport auf, nie bei Infekten oder anderen Auslösern
- Atemgeräusche bei der Einatmung
Subjektive Beschreibungen der Patienten:
- „Die Luft geht nicht weiter.“
- „Als ob es sich zusammenzieht- kein Platz mehr.“
- „Luft geht nicht bis nach unten.“
- „Luft raus ist nicht das Problem.“
- „Es geht zu / schnürt sich zu.“
- „Als wenn jemand den Hals zudrückt.“
- „Da ist etwas im Hals.“
- „Ich habe Lufthunger“
Warum ist es wichtig, diese Diagnose zu stellen?
Bleibt die korrekte Diagnosestellung aus, kommt es häufig zu unnötigen medikamentösen Therapien, sekundären psychischen Belastungen und negativen Auswirkungen auf den Alltag (z.B. Schul-fehlzeiten oder Vermeidungsverhalten beim Sport).
Die Prognose ist bei richtiger Diagnosestellung sehr vielversprechend!
Typische DRS-Symptom-Bilder:
EILO / exercise-induced laryngeal obstruction: sehr häufiges Phänomen, auch bei Leistungssportlern.
Symptome: Atemnot bei körperlicher Belastung, rasches Abklingen durch Pausieren; (diskretes) Atemgeräusch bei der Einatmung.
VCD / vocal cord dysfunction: paradoxer Stimmlippen-Schluss während der Einatmung, dadurch Behinderung der Atmung, Atemnot. Auftreten auch ohne körperliche Belastung. Zugrunde liegt vermutlich eine Überempfind-lichkeit des Kehlkopfes. Mögliche Trigger: Gerüche, Räuspern, Husten, Hyperventilation, emotionale Belastung. Gastroösophagealer Reflux und postnasal-Drip werden als Risikofaktoren diskutiert.
Auftreten bei Mädchen / Frauen > Jungen / Männern
DATIV / dysfunktionelle Atmung vom thorakalen Typ mit insuffizienter Ventilation: Eine überwiegend thorakale Atmung mit wenig Zwerchfell- („Bauch-“)atmung führt zu Luftnot bei körperlicher Belastung, einhergehend mit einem im Verhältnis zur Belastung unzureichenden Atemvolumen; dadurch begleitende Lactatazidose („Übersäuerung“).
Hyperventilation: übermäßige Atmung im Vergleich zum tatsächlichen Bedarf, Auftreten episodenhaft oder chronisch in Form einer dauerhaft schnelleren oder tieferen Atmung, oft Erniedrigung des pCO2 in den Atemgasen (BGA), Symptome: Schwindel, Kribbelgefühl in Händen, Herzrasen, Übelkeit, Kopfschmerzen, Bewusstseinsstörungen, Panik-attacken.
Seufzerdyspnoe: Wird oft als „Lufthunger“ beschrieben; typischerweise in Ruhe episodenhaft auftretend, keine Asthma-typischen Auslöse-Situationen, nicht bei Belastung. Gefühl einer unzureichenden Einatmung; Sichtbarer Einsatz der Atemhilfsmuskulatur.
Habitueller Husten: Tic-artiger, stereotyper, trockener, lauter oder dezenter Husten mit meist einzelnen Hustenstößen, z.T. mit weiteren motorischen Phänomenen, nicht im Schlaf, weniger bei Ablenkung, typisches Alter: Grundschulalter, Jungen > Mädchen
Welche Therapieansätze sind bekannt?
Es gibt nichtmedikamentöse effektive Therapie-ansätze wie z.B. Atemphysiotherapie, ausgeführt von hierfür speziell qualifizierten Physiotherapeuten.
Wo werden Therapien/ Termine angeboten?
Dieses Angebot findet seit Herbst 2021 im Marien-Hospital Wesel (MHW) über die kinderpneumolo-gische Ambulanz statt. Frau Kerstin Töller (Physio-therapeutin seit 2002 im MHW) mit dem Schwer-punkt Atemphysiotherapie (DRS) bietet ambulante Termine zur Therapie der o.g. Krankheitsbilder an.
Wer kann eine Atemphysiotherapie verordnen?
Ein Kinder-/ Hausarzt mittels Heilmittelverordnung
Wie verläuft eine Behandlung ab? Inhalte?
- Anfertigen einer detaillierten Befundaufnahme
- Aufklärung über die bestehenden Symptome
- Einüben von Atemtechniken
- Durchführung detonisierender Maßnahmen, u.a. Dehnung, Wärmeanwendung (heiße Rolle)
- Erstellen eines häuslichen Übungsprogrammes
Welche Ziele werden angestrebt?
- Anwendung der erlernten Inhalte & Techniken auch in belastungsabhängigen Situationen im Alltag
- Beheben etwaiger struktureller Veränderungen am Halteapparat / an der Atemmuskulatur.
Kontakt/Anmeldung:
Pneumologisch-allergologische Ambulanz
Seloa Liebrecht
Mo - Fr 10 - 12 Uhr Mo, Di, Do 14 - 16 Uhr
Telefon 0281 104-61170
Fax 0281 104-1178
E-Mail ambulanz.paediatrie.mhw(at)prohomine.deBei Fragen bezüglich der Thematik oder für eine Terminvergabe können Sie sich auch direkt an die ausführende Physiotherapeutin Frau Kerstin Töller (0281-104 61864) wenden.
-
Kinder-Diabetologie

Die kinderdiabetologische Spezialambulanz an der Kinderklinik des Marien-Hospital Wesel gehört mit 240 ständig betreuten Patienten zu den ganz großen Ambulanzen in Deutschland. Die Ambulanz wird durch Dr. Bierkamp geleitet, der ein hochengagiertes multiprofessionelles Team aus Diabetes- und Ernährungsberaterinnen, Psychologin und Diabetes-Pflegekräften führt und die volle Weiterbildungsbefugnis Kinderdiabetologie/Kinderendokrinologie inne hat.
Im Kindesalter tritt am häufigsten der Diabetes mellitus Typ 1 auf, bei dem durch ein Autoimmunprozess die Inselzellen in der Bauchspeicheldrüse untergehen und somit kein Insulin mehr gebildet wird. Durch den Insulinmangel steigen die Blutzuckerwerte an und es droht bei einer fehlenden Behandlung eine schwerwiegende Stoffwechselentgleisung. In den letzten 20 Jahren hat sich die Zahl der Erkrankten verdoppelt. Heute leben mittlerweile in Deutschland über 30.000 Kinder und Jugendliche mit einem Typ 1 Diabetes. Die Kinder fallen durch eine vermehrte Wasserausscheidung, einem erhöhten Durst sowie ein Gewichtsverlust auf und bedürfen einer umgehenden Vorstellung in einer kinder- und jugenddiabetologischen Einrichtung.
Die Diagnose eines Diabetes mellitus Typ 1 im Kinder- und Jugendalter stellt für die Betroffenen und deren Familien oft eine erhebliche Herausforderung dar. Im Sinne einer ganzheitlichen Begleitung der Familien bieten wir die modernsten Diagnostik- und Behandlungsmethoden an, verbunden mit einer umfassenden psychosozialen Mitbetreuung, strukturierten Patienten- und Elternschulungen und einem Transitionsprogramm. Weitere Informationen finden Sie hier.
Kontakt:
Oberarzt Dr. Dirk Bierkamp-Christophersen, Facharzt für Kinderheilkunde, Kinderdiabetologe, Kinderendokrinologe
E-Mail: Dirk.Bierkamp-Christophersen(at)prohomine.de
Sekretariat/Terminabsprache:
Tel.: 0281 104-1656 -
Kinder-Endokrinologie
Bei Erkrankungen der inneren Drüsen (Endokrinologie) beschäftigen wir uns insbesondere mit der Abklärung und Behandlung von Wachstums- und Pubertätsstörungen, aber auch von Erkrankungen beispielsweise der Schilddrüse oder der Nebennieren.
Häufig kann die entsprechende Diagnostik und weiterführende Betreuung ambulant in unserer Spezialsprechstunde erfolgen; hier betreuen wir Kinder mit Hormonstörungen auch langfristig, beispielsweise bei Wachstumshormonmangel oder einer Wachstumshormontherapie aufgrund einer genetischen Störung. Stationäre Aufnahmen werden gelegentlich in Notfällen erforderlich. Sie finden aber auch geplant statt, um aufwändigere Untersuchungen vorzunehmen oder eine spezifische Therapie einzuleiten. In solchen Fällen erfolgt meist zuvor ein Kontakt innerhalb der Sprechstunde.
Kontakt:
Oberarzt Dr. Dirk Bierkamp-Christophersen, Facharzt für Kinderheilkunde, Kinderdiabetologe, Kinderendokrinologe
E-Mail: Dirk.Bierkamp-Christophersen(at)prohomine.de
Sekretariat/Terminabsprache:
Tel.: 0281 104-1656 -
Mukoviszidose (CF)

Mukoviszidose (CF)
Mit unserem engagierten Team bieten wir eine persönliche und kompetente Versorgung von Säuglingen, Kindern und Jugendlichen mit Mukoviszidose. An der Klinik für Kinder- und Jugendliche betreuen wir Patienten mit CF ambulant (CF-Ambulanz) und stationär.
Ambulante Vorstellungen finden in der Regel alle drei Monate statt, bei Bedarf, insbesondere kurz nach Diagnosestellung und im Vorschulalter auch häufiger. Die Sprechstunden sind nach dem Status der Besiedlung der Atemwege mit /ohne Pseudomonas aeruginosa und anderer „Problemkeime“ zeitlich getrennt.
Zur Jahresuntersuchung, bei Besiedelung mit Pseudomonas aeruginosa oder bei besonderen Problemen bieten wir eine stationäre Versorgung an. Falls eine antibiotische intravenöse Therapie gegen Pseudomonas aeruginosa erforderlich wird, kann diese stationär oder teilstationäre mit Übergang in eine sogenannte Heim-iv-Therapie erfolgen.
Die Ambulanzleiterin mit über 25 Jahren Erfahrung aus einem großen universitären CF-Zentrum und ihr Team orientieren sich an den internationalen / europäischen Empfehlungen zur Behandlung der Mukoviszidose und beziehen neue Erkenntnisse stets mit ein, so z.B. die aktuell stark durch sogenannte CFTR-Modulatoren verbesserten Behandlungsoptionen, die hier regelmäßig angewendet werden.
Lungenfunktion bei CF
Neben den üblichen Lungenfunktionsuntersuchungen bieten wir Ihnen an, eine Multiple-Breath-Washout-Messung zur Bestimmung des sogenannten Lung Clearance Index (LCI) vorzunehmen.
In den letzten Jahren haben wir uns ganz besonders für die frühen Lungenveränderungen bei Bronchiektasen-Erkrankungen wie Mukoviszidose und PCD interessiert und die sogenannte Multiple-Breath-Washout-Lungenfunktion weiterentwickelt. Mit dieser Untersuchung werden Veränderungen erfasst, bevor sie in der normalen Lungenfunktion sichtbar werden. Diese zusätzliche Untersuchung können wir bei allen Kindern ab dem Vorschulalter anbieten. Eine ähnlich wichtige Weiterentwicklung geschah in der Lungenbildgebung zur Untersuchung hinsichtlich struktureller Lungenveränderungen bei diesen genannten Lungenerkrankungen: Mittlerweile ist das Lungen-MRT geeignet, ohne Röntgenstrahlenbelastung frühe Formen von Bronchialwandveränderungen und Bronchiektasen in der kindlichen Lunge sichtbar zu machen. Wir führen diese Diagnostik als regelmäßige Verlaufsdiagnostik bei unseren CF- und PCD-Patienten in Kooperation mit dem Kinderradiologen Prof. Dr. C. Heyer, Bochum, durch.Hier finden Sie zu diesem Thema mehr Informationen aus unserer Forschung.
Hygiene-Empfehlungen für Patienten und Angehörige
Das ärztliche CF-Team:
Dr. med. Cordula Koerner-Rettberg, Chefärztin und CF-Ambulanzleiterin, Mitglied med.wissenschaft. Beirat PCD-/Kartagener Syndrom e.V., Mitglied in der Arbeitsgemeinschaft Ärzte im Mukoviszidose e.V. (AGAM)
Dr. med. Simon Flümann, Oberarzt, Kinderpneumologe, Mitglied in der Arbeitsgemeinschaft Ärzte im Mukoviszidose e.V. (AGAM)
E:Mail: simon.fluemann(at)prohomine.deErnährungsberatung:
Maike Zimmer, Diplom-Ökotrophologin und spezialisierte CF-Ernährungsberaterin, Mitglied im Arbeitskreis Ernährung von Muko e.V.
E-Mail: Maike.Zimmer(at)prohomine.dePhysiotherapie:
Kerstin Töller, spezialisierte CF-Atemphysiotherapeutin (Chevallier)
Frau Stocks und Kolleginnen / Kollegen
E-Mail: Kerstin.Toeller(at)prohomine.de
Psychosoziales Team:
Frauke Pfeiffer und Markus Nehrke (Psychologen) und das Team des SPZ
E-Mail: Frauke.Pfeiffer(at)prohomine.de
E-Mail: Markus.Nehrke(at)prohomine.de
CF-Sprechstunden:
Dienstags 13:00 – 17 Uhr, Freitags 8:00 - 12:00 Uhr und nach Vereinbarung
Sekretariat/Terminabsprache:
Tel.: 0281 104-61170 -
Kinderneurologie (Neuropädiatrie)
Die Untersuchung und Behandlung von Kindern mit neurologischen Erkrankungen, wie z.B. Krampfleiden, Zerebralparesen, Fehlbildungen des Zentralen Nervensystems, Krankheiten der Nerven und Muskeln sowie Entwicklungsstörungen ist nicht nur Gegenstand der ambulanten Arbeit in unserem Sozialpädiatrischen Zentrum (SPZ), sondern auch ein Schwerpunkt in unserem stationären Bereich. Insbesondere im Rahmen unseres Epilepsie-Schwerpunktes diagnostizieren und behandeln wie Kinder und Jugendliche mit Anfallsleiden und schulen sie und ihre Eltern im Umgang mit der Erkrankung.
Die langfristige ambulante Betreuung – sofern erforderlich – kann im SPZ erfolgen, wobei gelegentlich weitere stationäre Aufnahmen zu Kontrolluntersuchungen oder Therapieumstellungen erforderlich werden. Das verantwortliche Team der Station ist sehr eng mit den ambulant tätigen Mitarbeiten des SPZ vernetzt, um Diagnostik und Therapien abzustimmen bzw. sinnvoll zu ergänzen.
Fachpublikum
Für pädiatrische Patienten mit neurologischen / epileptologischen und sozialpädiatrischen Problemen bieten wir im Hause das gesamte Spektrum der Diagnostik und Therapie an, das in der Darstellung unseres Sozialpädiatrischen Zentrums erläutert wird. Weitere Informationen finden Sie im Qualitätsbericht.
Kontakt:
Gudrun Schulze Frenking (Oberärztin), Fachärztin für Kinderheilkunde, Neuropädiatrie
E-Mail: Gudrun.Schulze-Frenking(at)prohomine.de
Dr. med. Daniela Goßen-Bauerfeind (stv.) , Fachärztin für Kinderheilkunde
E-Mail: Daniela.Gossen-Bauerfeind(at)prohomine.de
Sekretariat/Terminabsprache:
Tel.: 0281 104-61170
E-Mail: sekretariat.paediatrie.mhw(at)prohomine.de -
Neonatologie


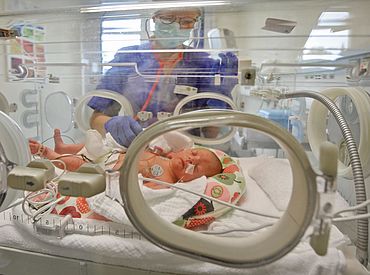
Das neonatologische Team des Perinatalzentrums betreut alle gesunden und kranken Früh- und Neugeborenen ab der 29. Schwangerschaftswoche / 1.250g Geburtsgewicht im Marien-Hospital. Durch die enge Zusammenarbeit mit den Kolleginnen und Kollegen der geburtshilflichen Abteilung beginnt unsere Arbeit bereits vor der Geburt eines Kindes. In regelmäßigen gemeinsamen Besprechungen werden vorhersehbare Risikogeburten optimal vorbereitet. Bei drohenden Frühgeburten beraten neben den Geburtshelfern auch die neonatologischen Kinderärzte die werdenden Eltern bereits vor Geburt über Risiken einer Frühgeburt, so dass Ängste genommen, Abwägungen rund um die Geburt getroffen werden können und Eltern auch auf die vorzeitige Geburt – sofern nicht vermeidbar – bestmöglich vorbereitet werden können. Bei jeder zu frühen Geburt und bei anderen Risikogeburten und Geburten per Kaiserschnitt ist ein Kinderarzt mit anwesend, um bei Bedarf das Kind mitzuversorgen.
Unsere Früh- und Neugeborenen-Intensivstation ist dem Kreißsaal unmittelbar angebunden. So werden im Falle einer medizinischen Behandlungsnotwendigkeit lange Transportwege für die Früh- und Neugeborenen vermieden. Wenn alles normal verläuft, bleiben nach der Geburt Mutter und Kind zusammen auf der geburtshilflichen Station. Wenn Ihr Kind jedoch medizinische Unterstützung benötigt – zum Beispiel bei einer deutlich zu frühen Geburt – können wir Ihr Kind sofort kompetent versorgen, bis hin zu intensivmedizinischer Behandlung. Es stehen alle Möglichkeiten zur Verfügung, um auch extrem kleine Frühgeborene zu behandeln. So können alle Formen der konventionellen Beatmung sowie die Hochfrequenz-Oszillation angewandt werden. Auch bei gesunden und reif geborenen Kindern kümmern sich die neonatologischen Fachärzte um Ihr Kind, wenn es um Probleme geht, die erst nach der Geburt beginnen, wie z. B. Neugeborenen-Gelbsucht, und führen die ersten Vorsorgenuntersuchungen durch, für einen möglichst sicheren Start ins gemeinsame Leben.
Nicht mehr als nötig
Eine medizinische oder gar intensivmedizinische Behandlungs-Notwendigkeit eines Kindes nach Geburt stellt für die frisch gebackenen Eltern immer eine Ausnahmesituation dar. Uns Neonatologen ist das sehr bewusst, und daher liegt uns viel daran, den Eltern trotz der notwendigen medizinischen Behandlung sowie „Normalität“ und Nähe zu ihrem Kind von der ersten Lebensminute an zu ermöglichen. Wir behandeln nach dem Prinzip des „Minimal Handlings“, das heißt, alle invasiven Methoden werden auf das unbedingt notwendige Maß reduziert. Wir vertreten den Grundsatz: „So viel Intensivmedizin wie nötig, so wenig wie möglich!“ Für die Diagnostik stehen uns Sonographie, Röntgen, EKG und EEG unmittelbar am Bett des Kindes zur Verfügung.
Besonders großen Wert legen wir auf die Förderung der Eltern-Kind-Beziehung. Wir unterstützen ausdrücklich das Stillen und bemühen uns möglichst gleich nach der Geburt, den Körperkontakt mit den Eltern auch bei Früh- und kranken Neugeborenen zu ermöglichen (Känguru-Methode). Zur Unterbringung der Mütter stehen zwei 2 Zimmer im Souterrain in der Kinderklinik zur Verfügung. Denn eine intensive Bindung zwischen Kind und Eltern wird früh gestaltet und gefestigt, und das im Blick zu haben und zu fördern – jenseits einer ggf. nötigen medizinischen Unterstützung – ist unser Auftrag und Credo.
Auf unserer neonatologischen Intensivstation stehen für Ihr Kind alle medizinischen Behandlungsangebote einer spezialisierten Früh- und Neugeborenenmedizin zur Verfügung – von einer schonenden Gabe von Surfactant (einem Stoff, den die unreife Lunge zum Entfalten benötigt) über Schaffung einer möglichst natürlichen Umgebung für extrem-Frühgeborene mittels Wärme- und Luftfeuchtigkeitszufuhr bis zur maschinellen Atmungsunterstützungs- oder Beatmungstechniken. Zudem halten wir das komplette Spektrum diagnostischer Maßnahmen bereit. Ein auf die Pflege von extrem-Frühgeborenen und kranken Reifgeborenen spezialisiertes Pflegeteam und Ärzte sind rund um die Uhr für Ihr Kind da, beraten Sie und helfen Ihnen bei Ihrem Start mit Ihrem Kind.
Für alle Probleme rund um die Früh- und kranken Neugeborenen auch über den stationären Aufenthalt hinaus steht unser interdisziplinäres „Frühchenteam“, bestehend aus Psychologinnen, Heilpädagoginnen, Kinderkrankenschwestern und Ärztinnen der neonatologischen Station, des Sozialpädiatrischen Zentrums und der Frühförderstelle, zur Verfügung. Wir veranstalten regelmäßige Elterngesprächsrunden auf der Station, an jedem ersten Donnerstag im Monat einen „Frühchentreff“ sowie einmal im Jahr ein Treffen ehemaliger Frühgeborener. Weitere Informationen dazu finden Sie in der Rubrik Beratung/Anmeldung.
Kontakt:
Departmentleitung:
Oberarzt Arnd JacobsE-Mail: Arnd.Jacobs(at)prohomine.de
Sekretartiat/Terminabsprache:
0281 104-61170 -
Kindertraumatologie und Kinderurologie

Die Versorgung von Kindern nach Unfällen erfolgt durch die Kolleg*Innen der Klinik für Orthopädie und Unfallchirurgie, Leitung Chefarzt Dipl. med. Olaf Schmidt. Es besteht eine enge Zusammenarbeit mit den Ärzt*Innen der Kinderklinik im Rahmen unseres Kindertraumatologischen Zentrums Niederrhein KiTZ. Spezielle kinderurologische Eingriffe werden durch die Abteilung für Urologie von einem Team aus vier belegärztlich arbeitenden Chefärzten und einem Oberarzt ausgeführt.
-
Kindergastroenterologie
Die Diagnostik und Behandlung von Erkrankungen der Verdauungsorgane (Magen-Darm-Trakt, Leber, Bauchspeicheldrüse) stellt einen wichtigen Bereich in der Kinderklinik dar Bereich, auch aufgrund der Interaktion dieser Organe mit den Atemwegen oder dem Immunsystem bei allergischen Erkrankungen (Nahrungsmittelallergien, Eosinophile Ösophagitis) oder einem gastroösophagealen / laryngopharyngealen Reflux.
Wir beschäftigen uns mit der diagnostischen Klärung typischer Beschwerden wie gehäuft auftretenden Bauchschmerzen oder Durchfällen, Verstopfung und anderen Unregelmäßigkeiten des Stuhlgangs, wiederkehrendem Erbrechen oder Gedeihstörungen.
Kinder und Jugendliche mit chronischen Bauchbeschwerden (z.B. Schmerzen, Übelkeit, Unregelmäßigkeiten des Stuhlgangs) und solche mit Essstörungen werden bei Bedarf durch ein fachübergreifend etabliertes Team aus Kinderärzten, Psychologen, Heilpädagogen und Therapeuten sowie in enger Zusammenarbeit mit unseren Abteilungen SPZ und gegebenenfalls Kinder- und Jugendpsychiatrie ganzheitlich und umfassend behandelt.
Im Marien-Hospital ist praktisch die komplette Diagnostik und spezielle Therapie dieser Krankheitsbilder möglich. Für spezielle Probleme unterhalten wir auf diesem Gebiet enge Verbindungen mit entsprechenden Spezialkliniken.
Für pädiatrische Patienten mit gastroenterologischen / hepatologischen Problemen bieten wir im Hause, z.T. in Kooperation mit unseren internistischen Gastroenterologien (Abt. Prof. Schulze-Bergkamen), an:
- Ultraschalldiagnostik mit High-End-Farbdopplersystem (Samsung RS80 EVO, mit Leber-Elastographie-Software und externer Befundungs- / Archivierungsworkstation)
- Ösophago-Gastro-Duodenoskopie
- flexible Sigmoidoskopie / Coloskopie / Ileo-Coloskopie
- interventionelle Endoskopie (Blutstillung, Polypektomie, PEG-Anlage u.a.)
- starre Proktoskopie
- pH-Metrie
- H2-Atemtest (Lactose, Fructose, Lactulose u.a.)
- C13-Atemtest (Harnstoff, weitere bei Bedarf)
- Nahrungsmittelallergie-Diagnostik (umfangreiche CAP (RAST)-Diagnostik, Skin-Prick-Test, Atopy-patch-Test)
- Schweißtest
- hepatologische Funktionsdiagnostik
- percutane Leberbiopsie
- ultraschallgesteuerte Punktionen
-
Ultraschalldiagnostik
Die Ultraschalluntersuchung gilt in der Kinderheilkunde als das bildgebende Verfahren der ersten Wahl, weil sie schmerzfrei und frei von Nebenwirkungen, daher auch beliebig oft wiederholbar ist und weil sie gerade bei Kindern sehr detaillierte Befunde liefert. Wir legen deshalb großen Wert auf eine großzügige Anwendung dieser Technik.
In der Kinderklinik betreiben wir ein speziell auf die Anwendung bei Kindern zugeschnittenes Ultraschallsystem der höchsten Leistungsklasse. Es ermöglicht die optimale Untersuchung aller Organe bei Kindern aller Altersklassen. Um dieses Gerät und unser spezielles Know-how auch Patienten außerhalb des stationären Bereiches zugutekommen zu lassen, haben wir spezielle Ultraschallambulanzen eingerichtet.
Zwei weitere hochauflösende Ultraschallgeräte befinden sich auf unserer neonatologischen Intensivstation und der Kinder-Notfallambulanz.
Folgende Ultraschalluntersuchungen (B-Mode) sind ambulant bis 17 Jahre möglich: Sonographie des Schädels und des Gehirns durch die offene Fontanelle, der Gesichts- und Halsweichteile, Subkutis und Lymphknoten, der Schilddrüse, des Brustkorbes ohne Herz, der Nieren und ableitenden Harnwege, des Abdomen, der Uro-Genitalorgane und des Bewegungsapparates ohne Säuglingshüften der U2/U3.
Die Untersuchungen erfolgen mit einem High-End-Farbdopplersystem (GE Loqiq E9 Samsung RS80 EVO mit externer Befundungs- / Archivierungsworkstation), ausgestattet mit Sektor-, Konvex- und Linearschallköpfen zwischen 4 und 15 MHz, die allgemeine, kardiologische und Nahfeld- / Weichteilsonographien in allen Altersgruppen ermöglichen.
Weitere Informationen finden Sie im Qualitätsbericht.
Verantwortlicher Arzt:
Oberarzt Patrick Salaschek
Sprechstunden:
nach Vereinbarung
Terminabsprachen:
Mo. – Do.:08:00 – 13:00 Uhr
Mi.: 08:00 – 17:00 UhrSekretariat der Klinik für Kinder- und Jugendmedizin
Tel.: 0281 104-61170 -
Sozialpädiatrisches Stationsteam

Eine stationäre Behandlung in der Klinik für Kinder- und Jugendmedizin kann auch bei sozialpädiatrischen Fragestellungen empfehlenswert sein. Darüber hinaus können Angebote unseres sozialpädiatrischen Teams helfen, wenn Ihr Kind zur medizinischen Behandlung in der Kinderklinik stationär aufgenommen ist. Unser Team setzt sich aus Mitarbeitern der Fachrichtungen Pädagogik, Psychologie, Medizin und Kinderkrankenpflege zusammen. Gemeinsam mit den Kinderstationen möchten wir eine optimale Behandlung ihres Kindes gewährleisten.
Wir bieten an:- pädagogische und psychologische Diagnostik und Beratung, z. B. Entwicklungs- und Leistungsdiagnostik mit Förderberatung
- Anleitung von Kindern und Eltern nach psychotherapeutischen Methoden
- videogestützte Interaktionsanalyse und Beratung
- neuropädiatrische Diagnostik (z. B. EEG, MRT, spezielle Laboruntersuchungen) und Behandlung
- Kooperation mit den anderen Fachabteilungen der Klinik für Kinder- und Jugendmedizin.
Wir
- bieten bei spezifischen Fragestellungen (z. B. ADHS, Schulleistungsproblemen, Regulation) eine gezielte und multiprofessionelle Diagnostik und Behandlung nach anerkannten Leitlinien an.
- leiten umfassend Untersuchungen, Beratung und Therapie bei neurologischen Erkrankungen, wie z. B. Epilepsie und Entwicklungsstörungen, ein.
- geben Hilfestellung bei der Verarbeitung schwerwiegender und chronischer Erkrankungen, wie z. B. Mukoviszidose und Diabetes.
- weisen erste Wege aus der Krise bei z. B. Angst, Überforderung oder selbstschädigendem Verhalten.
- sind für Sie da, wenn der Körper mit Krankheit und Schmerzen auf Stress oder scheinbar unlösbare Konflikte reagiert.
- unterstützen Sie auf Wunsch in der Zusammenarbeit mit anderen Institutionen (z. B. Schule) und stehen Ihnen mit Rat und Tat zur Seite, wo Sie auch nach dem stationären Aufenthalt Hilfe und Unterstützung finden können.
Sie
- finden Beratung und konkrete Anleitung bei spezifischen Verhaltensweisen Ihres Kindes.
- haben in Ausnahmesituationen (z. B. exzessives Schreien, Schlafstörungen) die Möglichkeit der zeitnahen stationären Aufnahme.
- finden bei uns ein offenes Ohr für Ihre Sorgen und Nöte.
Gemeinsam
mit Ihnen können wir während Ihres stationären Aufenthaltes- Alltagssituationen wie Essen, Schlafen, Sozialverhalten beobachten, um neue Wege zu finden.
- zeitnah und intensiv mit Ihnen nach Lösungsmöglichkeiten suchen.
- bei Krisensituationen helfen, erst einmal Abstand zu gewinnen.
Kontakt
Die Anmeldung erfolgt über das Sekretariat des Sozialpädiatrischen Zentrums (SPZ) unter der Tel.: 0281 104-1670, oder während des stationären Aufenthaltes Ihres Kindes in Absprache mit dem Stationsarzt. -
Palliativmedizin bei Kindern

Was bedeutet Kinderpalliativmedizin?
Wenn eine Krankheit nicht geheilt werden kann und zu einer Verkürzung der Lebenserwartung führt, setzt die Palliativmedizin ein. Ziele der Behandlung sind der Erhalt der bestmöglichen Lebensqualität, die Unterstützung der Teilhabe des Kindes am Alltagsgeschehen sowie die Kontrolle belastender Symptome. Dazu arbeiten speziell ausgebildete Ärzte, Kinderkrankenschwestern und verschiedene Therapeuten (Foto: Das Team der Psychologen in der Kinderklinik) im Team eng zusammen.
Kinderpalliativmedizin ist eine ganzheitliche Betreuung, die die körperlichen, geistigen und spirituellen Bedürfnisse des erkrankten Kindes und seiner Familie berücksichtigt, um in schwierigen Situationen Sicherheit und Perspektive zu geben. Sie umfasst den Zeitraum von der Diagnose einer lebensverkürzenden Erkrankung bis zum Tod und die nachfolgende Trauerphase. Dies führt zu einer individuellen Behandlung der Kinder und bedürfnisorientierten Begleitung der Familien über meist viele Jahre.
Welche Kinder und Jugendliche können die medizinischen und psychosozialen Angebote der Palliativarbeit nutzen?
Was bedeutet "erheblich lebensverkürzende Erkrankungen"?
- Lebensbedrohliche Erkrankungen, bei denen eine Behandlung grundsätzlich möglich ist aber scheitern kann (z.B. Krebserkrankungen, akutes Organversagen, extreme Frühgeborene)
- Erkrankungen, die trotz intensiver Therapie mit einer verkürzten Lebenserwartung einhergehen (z.B. Muskeldystrophie, zystische Fribrose, niedrigmaligne Hirntumore)
- Fortschreitende Erkrankungen ohne Möglichkeit der Heilung und einer Dauer von Jahren, für die nur palliative Behandlungsmöglichkeiten bestehen (z.B. Mucopolysaccharidose, Adrenoleukodystrophie, Muskeldystrophie)
- Nicht heilbare, jedoch nicht fortschreitende Erkrankungen mit schweren, meist neurologischen Beeinträchtigungen, die plötzlich zu einer unvorhersehbaren Verschlechterung und zum Tod führen können(z.B. Schwere Zerebralparese, Bronchopulmonale Dysplasie)
Wir möchten den Familien mit ihrem schwererkrankten Kind folgende Unterstützung anbieten:
für die erkrankten Kinder:
- Erhaltung der bestmöglichen Lebensqualität
- Linderung leidvoller Krankheitserfahrung
- Sicherstellung der Ernährungssituation
- Eigenständiges Leben und Teilnahme an passiven und aktiven Aktivitäten (Spielen, Vorlesen, Musiktherapie)
- Ganzheitliche Betreuung auf der geistigen, spirituellen und sensorischen Ebene
für die betroffenen Eltern und Geschwistern:
- Hilfen in akuten Krisensituation (Krankheitsbewältigung, veränderte Lebenssituation, Sterben , Tod u. Trauer zu Hause oder im Krankenhaus)
- Angebote für pädagogische, psychologische oder pyschiatrische Begleitung, Beratung und gegebenenfalls Therapie
- Entlastung im Familienalltag durch Paten, Hilfsmittelversorgung, Vermittlung zu stationären und ambulanten Hospizdiensten
-
Forschungsinstitut / Studien

Die Behandlung und Betreuung Ihres Kindes nach bestem und aktuellstem Wissensstand ist ein selbstverständliches Ziel unseren Handelns. Wir fühlen uns in diesem Zusammenhang der Wissenschaft und ihrer Erkenntnisse verbunden. Um zu wissen, was das Beste für Kinder ist, müssen aber auch erst wissenschaftliche Ergebnisse zusammengetragen werden. Um hierzu beizutragen, nehmen wir an wissenschaftlicher Forschung teil, und führen in Kooperation mit anderen forschenden Kliniken, meist Universitätskliniken, wissenschaftliche Untersuchungen durch.
Sollten Sie Interesse an einer Teilnahme haben, sprechen Sie uns gerne an. Zur Zeit führen wir Studien zur Wirkung einer vorbeugenden Haut-Creme-Therapie bei Neugeborenen mit erhöhtem Risiko für das Auftreten von Atopischer Dermatitis, und zur Wirkung eines reduzierten Eiweiß-Gehaltes in der Säuglings-Formulamilch bei Allergie-Risiko-Kindern durch.
Beratungs- und Unterstützungsangebote
-
Familiale Pflege der Pädiatrie - Wir pflegen gemeinsam

Die Familiale Pflege der Pädiatrie ist ein Angebot für Eltern und Familienangehörige.
Wir möchten Ihnen durch Anleitung, Unterstützung und Schulung ein hohes Maß an Sicherheit für die Pflege Ihres Kindes geben, dies auch über die Entlassung hinaus.
Zu Hause zu pflegen ist eine große Herausforderung, die viel Stärke, Energie und Kompetenz erfordert.
Im Rahmen der Familialen Pflege möchten wir Sie unterstützen.
Die kostenlose Angebote im Rahmen der Familialen Pflege richten sich an alle Pflegenden, unabhängig von der Krankenkasse. Unterstützt wird das Angebot von der AOK.Die Familiale Pflege bietet:
- Intensive Begleitung der Entlassung
- Beratung
- Individuelle Pflegetrainings
- Vorbereitung und Begleitung bei der Organisation des Alltags
- Überblick über mögliche Unterstützungsund Entlassungsangebote
Familiale Pflege Pädiatrie am Marien-Hospital Wesel umfasst folgende kostenlose Leistungen:
Unterstützung für das Kind
- Ausstattung: Kinderzimmer / Autositzschale / Kinderwagen
- Anforderungen: optimale Schlafumgebung / optimale Kleidung
- Routinen und Rituale
- Ernährung und Beikost
- Entwicklungsfördernde Pflege
- Körperpflege / Hautpflege / wundes Gesäß
- Babytagebuch führen
- Leben mit Mehrlingen
- Geschwisterkinder / Besuch
- Unfallverhütung
- Allergieprävention
- Haustiere
Das kranke Kind
- Krankheitsentstehung und Erkennen einer Krankheit
- Risikofaktoren einer Erkrankung
- Ernährung und Flüssigkeitsaufnahme
- Beobachtung von Gewicht und Körpergröße
- Ärztliche Verordnungen durchführen: Medikamentengabe / Inhalationen
- Pflege bei Fieber / Erbrechen / Durchfall / Verstopfung
- Vorbeugung von Zweiterkrankungen
Das Frühgeborene
- Beobachtung der Atmung / Körpertemperatur / Überprüfung der Vitalfunktionen
- Gewichtsentwicklung
- Stillen / Ernährung mit Formularnahrung / Sondenernährung
- Nabelpflege
- Halten und tragen
- Das Leben mit einem Monitor
- Sauerstofftherapie
Pflegesituation zu Hause und Entlass-Management
- Aufgabenverteilung in der Familie
- Gestaltung Tagesablauf
- Betreuung / Beschäftigung / notwendige Aufsicht
- Überblick und Kennenlernen: mögliche Unterstützung und Entlastungsangebote
- Selbstpflege für Eltern und Angehörige
- Eigene Bedürfnisse erkennen / Grenzen setzen / Grenzen akzeptieren
Leistungen und Kontakte
- Krankenkasse
- Pflegeversicherung
- Hilfe bei Antragstellungen und Widersprüchen
- Vorbereitung Gutachten / MDK
- Pflegedienst
- Hilfsmittel
- Interdisziplinäre Frühförderstelle
- Sozialpädiatrisches Zentrum
- Schreiambulanz
- Kinder- und Jugendpsychiatrie
- Selbsthilfegruppen
- Vorgehen in Notfallsituationen
- Patientenverfügung
- Umgang mit Tod und Trauer
Ansprechpartnerin:
Ursula Janßen
Kinderkrankenschwester und Pflegekraft für pädiatrische Klinik-Nachsorge
Mobil: 0160 4515148
E-Mail: Ursula.Janssen(at)prohomine.de -
Ambulante Asthmaschulung

WAS - Weseler Ambulante, PatientenSchulung chronisch kranker Kinder e.V. am Marien-Hospital Wesel
Wer sind wir?
Wir sind ein Team aus Kinderärzten, Kinderkrankenschwestern, Physiotherapeuten und Psychologen, die Kindern mit Asthma bronchiale und ihren Eltern im Umgang mit der Erkrankung helfen wollen.
Wer macht mit?
Betroffene Kinder und Jugendliche von 6 bis 16 Jahren und ihre Eltern.
Was erwartet die Kinder und Jugendlichen?
Die Schulungseinheiten der Kinder und Jugendlichen erfolgen sowohl gemeinsam mit als auch getrennt von den Eltern. Die Gruppe setzt sich aus Kindern und Jugendlichen gleichen Alters zusammen. Dort erfahren sie in altersgerechter Weise mehr über ihr Asthma, mögliche Auslöser und was sie bei Atemnot machen können.
Was erwartet die Eltern?
Die Eltern erfahren u.a. mehr über Asthma bronchiale, die medikamentöse Behandlung sowie über Möglichkeiten zur Notfallvermeidung. Sie können mit anderen Eltern Erfahrungen austauschen und erhalten nach Wunsch eine individuelle Familienberatung.
Wann und Wo?
Es werden pro Jahr mehrere Schulungen für unterschiedliche Altersgruppen angeboten. Die Schulungen werden wöchentlich über einen Zeitraum von ca. 4 Wochen freitagnachmittags
angeboten. Sie werden in der Klinik für Kinder- und Jugendmedizin des Marien-Hospitals in Wesel durchgeführt.
Was kostet es?
Die Kosten werden in der Regel von der Krankenkasse übernommen. Wir beraten Sie dazu gerne.Wie kommen Sie zu uns?
Sie füllen das Anmeldeformular aus, das Sie auf der Rückseite finden, und senden es an folgende Adresse:
WAS - Weseler Ambulante PatientenSchulung chronisch kranker Kinder e.V. am Marien-Hospital Wesel
z. Hd. Frau Kornelia Bisdorf
Pastor-Janßen-Str. 2-38
46483 Wesel
Für genauere Informationen steht Ihnen Kornelia Bisdorf unter 0281 104-60717 zur Verfügung.Ansprechpartnerin:
Kornelia Bisdorf
Telefon: 0281 104-60717
E-Mail: Kornelia.Bisdorf(at)prohomine.de
