
-
Überwachung
Auf der Intensivstation werden die Vitalparameter, das sind unter anderem Herzschlag, Blutdruck, Sauerstoffgehalt im Blut und Atembewegungen, rund um die Uhr überwacht. Hierzu steht uns ein modernes Monitoring zur Verfügung. Die gemessenen Werte und Alarme, die auf eine besondere Situation hinweisen sollen, werden über die Zentrale kontinuierlich beobachtet und ausgewertet.
-
Medikamente
Viele Medikamente auf der Intensivstation erfordern eine gleichmäßige Zufuhr über einen intravenösen (in die Vene) Zugang. Spritzen- und Infusionspumpen gewährleisten ein hohes Maß an Patientensicherheit. Die Pumpen sind mit einer Zentrale gekoppelt, so dass auch außerhalb des Zimmers eine dauerhafte Kontrolle der medikamentösen Therapie erfolgt.
In einigen Fällen werden Medikamente und Infusionslösungen über einen einfachen Venenzugang an der Hand oder am Arm verabreicht. Bei stark wirksamen oder hoch konzentrierten Medikamenten ist dieser Zugang nicht ausreichend. Für eine sichere Zufuhr der Medikamente muss dann ein sogenannter zentraler Venenkatheter in eine große Vene am Hals oder unterhalb des Schlüsselbeines durch die Ärzte gelegt werden.
-
Beatmung
In schweren Erkrankungsphasen oder auch nach großen Operationen kann die eigene Atmung eines Patienten nicht ausreichend sein. Eine künstliche Beatmung kann zur Unterstützung der Spontanatmung oder zur vorübergehenden vollständigen Übernahme der Lungenfunktion durchgeführt werden, um den lebenswichtigen Sauerstoff in den Körper zu transportieren. Hierfür stehen auf der Intensivstation moderne Beatmungsgeräte zur Verfügung.
Dabei kann es sein, dass ein Patient entweder noch wach und ansprechbar über eine Maske versorgt wird, oder aber der Patient zunächst in einem schlafähnlichen Zustand mit Narkosemitteln („künstliches Koma“) über einen Schlauch in der Luftröhre (Tubus) vollständig beatmet wird.
Erst wenn der Patient genügend Kraft hat, eigenständig zu atmen und die Lunge ihre volle Funktion wieder aufgenommen hat, wird der Beatmungsschlauch nach einer Entwöhnungsphase entfernt.
Innovation auf der Intensivstation: ECCO-Verfahren bei schwerem Lungenleiden
Zur Behandlung von Patienten mit lebensbedrohlichem Lungenleiden setzt das Marien-Hospital als einziges Krankenhaus in der Region Wesel/Kleve ein spezielles Beatmungsverfahren ein. Bei der extrakorporalen Kohlendioxidelimination wird Kohlendoxid aus dem Blut herausgezogen. Diese Elimination von CO2 durch medizinische Systeme außerhalb des Körpers trägt den Namen ECCO.
Die hochmoderne, 2017 in Betrieb genommene Intensivstation des Marien-Hospitals bietet die baulichen und technischen Voraussetzungen zur Anwendung dieser besonderen Form der Dialyse, über die üblicherweise nur Universitätskliniken verfügen. Neben der Apparatur ist rund um die Uhr eine spezielle Betreuung der Patienten durch erfahrenes und geschultes Fachpersonal in Medizin und Pflege erforderlich. Anästhesisten und Pneumologen arbeiten hier Hand in Hand. Auch diese Bedingungen sind auf der Intensivstation des Marien-Hospitals erfüllt.
Wesentliche Schritte zur ECCO-Anwendung sind:
- Lungenprotektive Beatmung
- Vermeidung eines Volutraumas und Atelektraumas (PEEP)
- Vermeidung von invasiver Beatmung
Die – medikamentös unterstützte – Behandlung hängt von Vorerkrankungen, genetischen Besonderheiten und weiteren individuellen Faktoren des Patienten ab.
Das ECCO-Verfahren kommt nur bei schwersten Erkrankungen der Atmungsorgane zum Einsatz, etwa dem Lungenversagen (ARDS - Acute Respiratory Distress Syndrome). In solchen Fällen besteht ein mangelhafter Gasaustausch, so dass der Entzug der „alten Luft“ ein extremes Aufblähen der Lunge überflüssig macht. Untersuchungen zeigen, dass die Überlebensrate bei schwer lungenkranken Patienten durch die Anwendung von ECCO erheblich gesteigert werden kann.
-
Kühlung
Die milde therapeutische Hypothermie ist der Zustand der als medizinische Maßnahme auf 32 bis 34°C abgesenkten Körpertemperatur. Sie wird bei Patienten nach Herz-Kreislauf-Stillstand mit Herz-Lungen-Wiederbelebung durchgeführt. Dabei kommt es zu einem verminderten Stoffwechsel v.a. im Gehirn, so dass möglicherweise Gehirnschädigungen vorgebeugt werden können. Unter engmaschiger Kontrolle erfolgt dabei eine Kühlung des Blutes durch kalte Kochsalzlösung. Während dieser Zeit wird der Patient mit Hilfe von Narkosemitteln in einen künstlichen Schlaf versetzt.
-
Dialyse
Unter Dialyse versteht man ein Blutreinigungsverfahren, bei dem Blut aus dem Körper entnommen, über einen Filter „gesäubert“ und dann dem Körper zurück gegeben wird.
Schwer kranke Patienten erleiden manchmal neben niedrigem Blutdruck oder Atemproblemen auch ein sogenanntes akutes Nierenversagen. Die Nieren stellen häufig vorübergehend ihre Funktion ein, so dass Giftstoffe im Körper verbleiben und zunehmend zu viel Flüssigkeit das Herz und die Lungen überfordert. Hier können wir mit einer 24-Stunden Dialyse das Blut reinigen und die überschüssige Flüssigkeit entfernen. So gewinnen wir Zeit, die Grunderkrankung zu behandeln. Stellt sich die Nierenfunktion nach Besserung der Grunderkrankung wieder ein, kann die Dialysetherapie häufig wieder beendet werden.
-
Delirmanagement
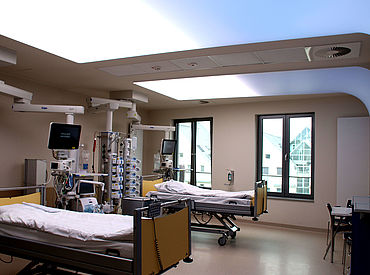
Als weltweit erstes Krankenhaus setzt das Marien-Hospital eine innovative Lichttechnik zur Delir-Prävention auf der Intensivstation ein
Als erste Klinik weltweit setzt das Marien-Hospital Wesel eine innovative Lichttechnik ein, um Verwirrtheitszustände (Delir) von Patienten auf der Intensivstation zu vermeiden. Das System VitalSky der Firma Philips simuliert den natürlichen Tag-Nacht-Rhythmus, der für die Genesung eine wichtige Rolle spielt. In sieben Zimmern wurde die Technik als Deckenkonstruktion über den Patientenbetten installiert. Die Lichtverhältnisse werden so gesteuert, dass sie dem Tagesverlauf entsprechen.
Weitreichende Funktionsstörungen des Gehirns
Das Delir stellt eine große Herausforderung für die Intensivmedizin dar. Es tritt bei 30 bis 80 Prozent aller Patienten auf, die intensivmedizinisch behandelt werden. Von einem auf den anderen Moment erscheint der Patient völlig verwirrt. Es treten Einschränkungen im Bewusstsein, Gedächtnislücken und Wahrnehmungsstörungen auf. Wissenschaftliche Untersuchungen der Charité in Berlin belegen, dass diese Funktionsstörungen des Gehirns weitreichende Auswirkungen haben. So verdoppelt sich das Sterblichkeitsrisiko durch ein Delir auf der Intensivstation und liegt in den ersten sechs Monaten nach der Krankenhaus-Entlassung gar dreimal so hoch.
Mittags, wenn die Sonne am höchsten steht, beträgt die Beleuchtungsstärke 100.000 Lux. Um nachts gut schlafen zu können, benötigt ein Intensivpatient mittags 1000 Lux, die mit VitalSky gewährleistet werden. Bei einer zu geringen Lichtintensität bleibt die Konzentration des Hormons Melatonin, das den Rhythmus von Tag und Nacht steuert, hoch, so dass der Patient tagsüber schläft statt nachts.
Multimodaler Ansatz
Die Licht-Therapie ist Teil eines multimodalen Ansatzes zur Delir-Vorbeugung im Marien-Hospital. Dazu zählen darüber hinaus der Verzicht auf Medikamente, die Verwirrtheitszustände auslösen können, und die Geräusch-Reduktion, indem Alarme vom Patientenzimmer weg nach außen geleitet werden. „Wir lassen den Patienten nachts in Ruhe. Das ist ein Paradigmenwechsel, den die gesamte Intensivmedizin erfasst hat“, betont Dr. Marc Achilles, Chefarzt der Klinik für Anästhesiologie und Intensivmedizin.
VitalSky ermöglicht drei Systemeinstellungen: den 24-Stunden-Rhythmus, einen Notfall- und einen Untersuchungsmodus. Der natürliche Tageslichtverlauf wird mittels eines Spektrums von Weißlichttönen simuliert. Zusätzlich lassen sich beruhigende farbige Naturszenen abspielen. Über eine zentrale Steuereinheit und eine mobile Benutzerschnittstelle werden die verschiedenen Beleuchtungsprogramme und die ergonomische Arbeitsplatzbeleuchtung eingestellt und individuell angepasst. Das System kann dazu beitragen, die Liegezeiten auf der Intensivstation zu verkürzen.