-
Dünn-, Dickdarm und Enddarm
Welchen Aufbau und welche Funktionen hat der Darm?
Der gesamte Darm hat eine Länge von etwa 6m und füllt den größten Teil des Bauchraums aus. Er beginnt mit dem Zwölffingerdarm, der sich an den Magen anschließt, und endet mit dem Mastdarm im kleinen Becken. Er gliedert sich in zwei Hauptabschnitte, den Dünn- und Dickdarm. Im Dünndarm wird die Nahrung zersetzt und die Nahrungsbestandteile werden aufgenommen. Der Dünndarm wird unterteilt in den Zwölffingerdarm (Duodenum), den Krummdarm (Ileum) und den Leerdarm (Jejunum).
Im ca. 1 m langen Dickdarm wird dem Speisebrei Wasser und Elektrolyte entzogen und anschließend im Mast- oder Enddarm bis zur Stuhlentleerung gespeichert.Welche Erkrankungen des Dünn und Dickdarm behandeln wir?
Entzündungen des Wurmfortsatzes ('Blinddarm')
Meckel'sches Divertikel
Darmpolypen (Dünn- und Dickdarm)
entzündliche Darmerkrankungen
Colitis ulcerosa
Morbus Crohn
Divertikulitis
bösartige Darmerkrankungen
Dünndarmtumoren
DickdarmtumorenWelche Erkrankungen des Enddarmes behandeln wir?
Hämorrhoidalleiden (Staplerhämorrhoidektomie)
Fistelerkrankungen (schließmuskelschonende Fistelchirurgie, insbesondere auch bei Morbus Crohn und Colitis ulcerosa)
gut- und bösartige Geschwulste, auch minimalinvasiv
Schließmuskelerhaltende Mastdarm-Entfernungen
Mastdarmersatz (Jejunumpouch)
Transsanale Resektionen
entzündliche Enddarmerkrankungen
Abszesse
Analkarzinome
Dünn-, Dickdarm und Enddarm
-
Speiseröhre und Magen
Welche Erkrankungen der Speiseröhre und des Magens behandeln wir?
gutartige Erkrankungen, wie z. B.:
Speiseröhrendivertikel (Aussackungen)
Refluxerkrankung (saures Aufstoßen, Sodbrennen und Zwerchfellbruch)
Achalasie (Schluckstörungen)
Magen- und Zwölffingerdarmgeschwüre
bösartige Erkrankungen, wie z. B.:
Speiseröhrenkrebs (transhiatale, abdomino-thorakale und abdomino-thorako-cervicale Resektion)
Magenkrebs (subtotale und totale Gastrektomie mit oder ohne Ersatzmagen)
Speiseröhre und Magen
-
Leber
Was für Funktionen hat die Leber?
Die Leber ist das zentrale Organ des gesamten Stoffwechsels und die größte Drüse des Körpers. Sie erfüllt viele lebenswichtige Aufgaben, wie die Verarbeitung chemischer Substanzen und deren Speicherung und Abgabe im Bedarfsfall, den Abbau von Stoffwechselprodukten und Giften und die Herstellung und Abgabe von Gallenflüssigkeit.
Welche gutartigen Erkrankungen gibt es?
- Leberzysten - sie haben nur selten einen behandlungspflichtigen Krankheitswert. Liegt eine Indikation zur Operation vor, kann diese in aller Regel minimal invasiv durchgeführt werden.
- Hämangiome - diese Blutgefäßgeschwülste sind ebenfalls harmlos und nur bei außergewöhnlicher Größe operationspflichtig.
- Leberzelladenome - die gutartigen Lebergewebeknoten kommen vor allem bei Frauen im gebärfähigen Alter vor. Ihre Entstehung ist häufig auf die Einnahme von östrogenhaltigen Verhütungsmitteln zurückzuführen. Selten kommt es zur Entartung oder zu spontanen Blutungen. Wegen der möglichen Entartungsgefahr ist eine operative Entfernung jedoch meist anzustreben. Beträgt die Knotenzahl mehr als zehn Knoten, spricht man von Leberadenomatose.
- Adenome - Ein Adenom ist eine gutartige Geschwulst aus Schleimhaut oder Drüsengewebe und kann jedes Organ betreffen. Nicht selten ist die Abgrenzung von Adenomen zum bösartigen Lebertumor schwierig. Kann die Adenom-Diagnose jedoch eindeutig gestellt werden, sind regelmäßige Kontrolluntersuchungen ausreichend. In seltenen Fällen – beispielsweise bei Oberbauchbeschwerden oder unklarem Geschwulstverhalten – kann eine operative Entfernung notwendig werden.
- FNH - Bei der FNH (Fokal Noduläre Hyperplasie) handelt es sich um gutartige Veränderungen, die aus funktionierendem Lebergewebe bestehen. Meist handelt es sich um kleine Läsionen (weniger als drei Zentimeter Durchmesser), die in mehr als 80 Prozent der Fälle einzeln auftreten und weder einreiß- noch entartungsgefährdet sind. In seltenen Fällen können die Veränderungen allerdings durch untypisches Größenwachstum Beschwerden bereiten.
Welche bösartigen Erkrankungen gibt es?
- primäre Leberzellkarzinome, Lebermetastasen - Primär in der Leber entstandene maligne (bösartige) Tumore sind meist Zufallsbefunde im Rahmen einer Ultraschalluntersuchung des Bauchraumes. Lange Zeit treten keine Beschwerden auf. Später kann es zu Druckschmerzen im Oberbauch, Gewichtsverlust oder einer tastbaren Vergrößerung des Organs kommen. Sie machen nur etwa 10% aller bösartigen Lebergeschwulste aus. 90% aller bösartigen Lebertumore in Europa jedoch sind Lebermetastasen. Metastasen sind Absiedelungen anderer bösartiger Tumore im Körper – in der Leber vor allem aus Dick- und Enddarm.
Tumorerkrankungen der Leber können aber auch als Spätfolge einer Leberzirrhose oder chronischen Hepatitis B und C (Leberentzündung) sowie als in der Leber selbst entstandenes, so genanntes primäres Leberzellkarzinom auftreten. Gallengangs Karzinome innerhalb der Leber und im Bereich der großen Hauptgallengänge stellen eine weitere Form bösartiger Tumore dar.
Neben der Möglichkeit einer medikamentösen Behandlung (Chemotherapie) und/oder Strahlentherapie (Radiatio) stellt die operative Entfernung des befallenen Leberabschnitts, abhängig von Tumorgröße, -anzahl und -lokalisation, eine wichtige Therapieoption dar.
In enger Kooperation mit der Abteilung für Gastroenterologie werden alle betroffenen Patienten ausführlich besprochen und das individuell optimale Behandlungskonzept nach Diskussion im interdiziplinären Tumorboard gemeinsam mit den Experten aus dem Bereich Onkologie und Strahlentherapie abgestimmt.
-
Galle
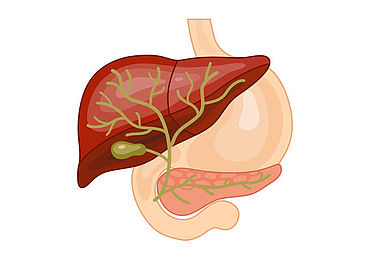
Welche Funktionen haben die Gallenblase und die Gallenwege?
Die Gallenblase ist ein Hohlorgan, das der Speicherung und Eindickung der von der Leber produzierten Galle dient, die zur Verdauung von Fetten im Darm benötigt wird. Fälschlicherweise wird auch die Gallenblase selbst oft als „Galle“ bezeichnet.
Die Gallensekrete der Leber werden über die intrahepatischen Gallengänge gesammelt und dann im sog. Ductus hepaticus, dem oberen Abschnitt der außerhalb der Leber befindlichen Gallengangsstrukturen, zur Gallenblase geleitet. Nach Rückgewinnung von physiologischem "Wasser" wird das eingedickte Gallensekret über den Gallenblasengang, den Ductus cysticus, und nachfolgend über den unteren Abschnitt des Gallenhauptganges, den Ductus choledochus, über die sog. Papilla duodeni major in den Zwölffingerdarm abgegeben.
Die Diagnostik dieser Strukturen (Ultraschall, Endoskopie mit ERCP und EPT sowie Kernspinntomographie mit MRCP) wird in Kooperation mit der Abteilung für Gastroenterologie und der Radiologie durchgeführt.Welche gutartigen Erkrankungen gibt es?
- Gallensteinleiden, Entzündung
Eine Gallenblasenentzündung ist zu 90 Prozent durch Steine, zum Teil in Verbindung mit bakteriellen Infektionen, bedingt. Kommt es zum Steinabgang aus der Gallenblase führt dies meist zu schmerzhaften Koliken. Treten Beschwerden bei nachgewiesenen Steinen auf, sollte über eine Operation nachgedacht werden. Bei Vorliegen einer akuten Entzündung sollte die Operation sofort durchgeführt werden. Nach den neuesten Erkenntnissen sollen auch Gallenblasen mit Steinen, die größer als 3 cm sind, entfernt werden. Hier besteht eine erhöhte Krebsgefahr.
Das am häufigsten durchgeführte minimal invasive Operationsverfahren ist die laparoskopische Entfernung der Galle (Cholezystektomie) bei Gallensteinleiden (Cholezystolithiasis) und Gallenblasenentzündungen (Cholezystitis). Jährlich werden mehr als 200 Eingriffe im Marien-Hospital Wesel erfolgreich vorgenommen. Die über 30 jährige Erfahrung der Operateure ermöglicht auch bei fortgeschrittenen akuten Entzündungen in den allermeisten Fällen die Anwendung dieses schonenden Verfahrens.
Liegt ein Stein in den extrahepatischen Gallengangsstrukturen vor, wird der Stein wenn möglichst vor der Operation durch die Kollegen der Gastroenterologie mittels Endsokopie geborgen. Die minimal invasive Entfernung der Gallenblase wird unmittelbar anschließend durchgeführt. Gelingt es nicht, den Stein endoskopisch zu entfernen, ist meist eine Gallenblasenentfernung mittels offenem Operationsverfahren nötig. Intraoperativ kann dann der verschlossene Gallengang inspiziert, eröffnet und die Abflussbehinderung beseitigt werden.Welche bösartigen Erkrankungen gibt es?
In der Hauptsache cholangioläre Carcinome. Sie sind erfreulicherweise sehr selten. Nach umfassender Diagnostik wird gemeinsam mit den Experten des interdisziplinären Tumorboards ein individuell optimales Behandlungskonzept erarbeitet. Im Falle einer operativen Sanierung sind oft ausgedehnte Leber-Resektionen notwendig. Zusammen mit den Kollegen der Narkoseabteilung werden diese Patienten optimal für eine solche Operation vorbereitet, um ein möglichst schmerzfreies und wenig belastendes Vorgehen zu gewährleisten..
-
Bauchspeicheldrüse (Pankreas)
Welche Funktionen hat die Bauchspeicheldrüse?
Die Bauchspeicheldrüse (Pankreas) liegt im Oberbauch zwischen Dünndarm und Milz. Ihre Hauptaufgabe ist die Produktion von Verdauungsenzymen und -hormonen. Als bedeutendes Stoffwechselorgan ist sie wichtig für die Verdauung und die Blutzuckerregulation.
Welche gutartigen Erkrankungen gibt es?- Akute Bauchspeicheldrüsenentzündung (Pankreatitis)
Bei der plötzlich einsetzenden Entzündung kommt es zu einer Schädigung von Bauchspeicheldrüsenzellen bis hin zum Absterben von Zellen. Durch die folgende Funktionseinschränkung werden schädigende Stoffe in den Körper abgegeben, die den Patienten lebensbedrohlich erkranken lassen.
Während die ödematöse Pankreatitis eine eher milde Form darstellt – bei der meistens keine anderen Organe in Mitleidenschaft gezogen werden –, kommt es bei der akut nekrotisierenden Pankreatitis zu einer breitflächigen Zerstörung von Bauchspeicheldrüsengewebe. Zusätzlich kommt es häufig zum Versagen anderer Organe wie Lunge oder Nieren.
Neben einer oft lebenslangen funktionellen Einschränkung kann das abgestorbene Gewebe zu Problemen im Bauchraum führen. Nicht selten entwickeln sich Pseudozysten, Abszesse oder Passagebehinderungen im Gallengangssystem, Magen oder Darmverlauf, die je nach Ausmaß auch operativ versorgt werden müssen. Infiziertes, abgestorbenes Bauchspeicheldrüsengewebe wird dabei entfernt, und durch Einlage von Drainagen wird der Raum um die Bauchspeicheldrüse ausgespült, um weitere Infektionen zu verhindern. Hier wenden wir im Gegensatz zu früher möglichst minimalinvasive Verfahren an, um den schwer kranken Patienten soweit wie möglich zu schonen.
Neben der Behandlung der akuten Beschwerden gilt es, die Ursache der akuten Pankreatitis zu ermitteln und zu beseitigen. Ist ein Gallengangsstein – der die gemeinsame Einmündung von Galle- und Pankreassekret in den Zwölffingerdarm verlegt – verantwortlich für die Beschwerden, wird man versuchen, diesen endoskopisch (mittels ERCP) zu entfernen. Zusätzlich muss so schnell wie möglich die verursachende steintragende Gallenblase entfernt werden.
- Chronische Pankreatitis
Bei der chronischen Pankreatitis handelt es sich um eine anhaltende, immer wiederkehrende Entzündung der Bauchspeicheldrüse. Es kommt zum Untergang funktionstüchtigen Pankreasgewebes mit Ersatz von Narbengewebe. Oberbauchschmerzen, Blähungen, Völlegefühl, Durchfall, Gewichtsverlust und Zuckerkrankheit sind häufige Krankheitszeichen.
Die häufigste Ursache in den westlichen Ländern ist der Alkohol. Nicht in jedem Fall muss es sich hierbei um zu viel Alkoholgenuss handeln. Unterschiedliche Toleranzgrenzen sind vielmehr dafür verantwortlich, dass bei manchen Menschen geringe Mengen Alkohol genügen, um die Krankheit auszulösen. Weitere wichtige Ursachen für eine chronische Pankreatitis sind: chronische Gallensteinleiden, Gendefekte, besondere Anlagen der Bauchspeicheldrüsengänge, Stoffwechselstörungen und Medikamente. In einigen Fällen bleibt die Ursache unbekannt.
Eine operative Versorgung kommt in der Regel nur in Frage, wenn alle sonstigen Möglichkeiten der Behandlung keinen oder zu wenig Erfolg bringen. Das Prinzip der operativen Versorgung ist es, eine Ableitung des Pankreasgangs in eine Darmschlinge herzustellen (Drainageoperation). Alternativ kommt eine so genannte duodenumerhaltende Pankreaskopfentfernung in Frage. Diese moderne Operationstechnik ist vor allem bei schweren chronischen Schmerzen erforderlich.
Es ist möglich, dass im Rahmen einer Pankreas-Operation die Milz mitentfernt werden musste. Ein Leben ohne Milz ist möglich. Da die Milz eine Rolle in der Immunabwehr spielt, sind Patienten ohne Milz jedoch empfindlicher gegenüber bakteriellen Infektionen. Da es nach Milzentfernung auch zu einem Anstieg der Blutplättchen kommen kann, sollten diese regelmäßig kontrolliert werden. Gegebenenfalls ist eine vorübergehende medikamentöse Therapie zur Thromboseprophylaxe nötig. Musste ein Teil der Bauchspeicheldrüse oder sogar das ganze Organ entfernt werden, können die Mangelzustände an Pankreasenzymen und Insulin mit entsprechenden Medikamenten ausgeglichen werden.
Welche bösartigen Erkrankungen gibt es?- Das Pankreaskarzinom
Am häufigsten geht der bösartige Tumor vom Gangsystem im Bauchspeicheldrüsenkopf aus. Je nach Wachstum kommt es zur Beeinträchtigung der Pankreasfunktion und/oder Galleaufstau in der Leber.
Einen ganz ähnlichen Verlauf zeigt das Krebsleiden, wenn der Tumor nicht vom Pankreasgewebe selbst, sondern von tief sitzenden Gallengängen oder der Papille (gemeinsame Mündungsstelle von Gallengang und Pankreasgang in den Zwölffingerdarm) ausgeht. Der Vorteil dieser Krebstumore liegt allerdings darin, dass sie frühzeitig eine Gelbsucht verursachen und somit bald erkannt werden können.
Was sind Symptome des Pankreaskarzinoms?Im Gegensatz dazu sind die Symptome von Bauchspeicheldrüsentumoren im Korpus- und Schwanzbereich recht uncharakteristisch. Schmerzen im Oberbauch - die in den Rücken ausstrahlen -, Gewichtsverlust und Appetitlosigkeit können auftreten. Auch eine neu aufgetretene Zuckerkrankheit kann Anlass für weitere Diagnostik sein. Die Ursachen der Entstehung sind bis heute nicht vollständig geklärt.
Welche Behandlungen erwarten mich?
Die einzige Chance auf Heilung verspricht die chirurgische Therapie, das heißt, vollständige Entfernung des Tumors. Die Standardoperation ist die partielle Duodenopankreatektomie nach Whipple. Wenn möglich unter Erhalt des Magenpförtners, der so genannten pyloruserhaltenden Whipple`schen Operation. In dieser neuen Technik wird der Magen vollständig erhalten und nicht wie beim klassischen Whipple zu Zweidrittel entfernt.
Ist im fortgeschrittenen Stadium eine vollständige Tumorentfernung nicht mehr möglich, gilt es vorhandene Symptome zu lindern. Besteht ein Gallerückstau und Gelbsucht, ist die Wiederherstellung des Galleabfluss Ziel der Behandlung. Dies kann endoskopisch durch die Einlage eines kleinen Schlauches (Stent) in den Gallengang oder operativ geschehen. Bei der chirurgischen Therapie wird ein Darmstück auf die Gallenwege genäht (biliodigestive Anastomose). Wächst der Tumor bereits in den Zwölffingerdarm ein und behindert die Nahrungspassage vom Magen in den Darm, kann durch eine Operation eine neue Verbindung zwischen Magen und Dünndarm geschaffen werden (Gastroenterostomie), um das Hindernis zu umgehen. Strahlen- und Chemotherapie und Immuntherapie haben in den letzten Jahren immer mehr an Bedeutung gewonnen. Die Therapie sollte im Tumorbord abgestimmt und muss dann in enger Absprache mit allen beteiligten Ärzten erfolgen. - Akute Bauchspeicheldrüsenentzündung (Pankreatitis)
Leber, Galle, Bauchspeicheldrüse
-
Schilddrüse
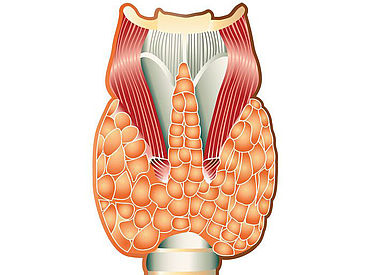
Welche Funktionen hat die Schilddrüse?
Was für Erkrankungen der Schilddrüse gibt es?
Veränderungen der Schilddrüse sind in Deutschland sehr häufig.
Ca. 20 Millionen Menschen sind hiervon betroffen.
Obwohl die allermeisten dieser Veränderungen keiner operativen Behandlung bedürfen, werden in Deutschland über 100 000 Operationen an der Schilddrüse pro Jahr durchgeführt.
Damit gehören diese Eingriffe zu den häufigsten Operationen. Die Notwendigkeit einer Operation ergibt sich z.B. bei erheblicher Vergrößerung der Schilddrüse, bei bestimmten knotigen Veränderungen, zum Ausschluss einer bösartigen Geschwulst, aufgrund eines Autoimmungeschehens (M. Basedow) oder bei nachgewiesenen bösartigen Tumoren.
In spezialisierten Kliniken können diese Operationen heutzutage sehr sicher und komplikationsarm durchgeführt werden. Modernste technische Hilfsmittel wie Neuromonitoring, Hochfrequenzdissektoren und Lupenbrillen stehen in unserem Hause zur Verfügung und unterstützen dabei den Operateur. In geeigneten Fällen besteht die Möglichkeit die Operation minimalinvasiv durchzuführen. Selbstverständlich ist heutzutage das Ziel eine ästhetische Narbenbildung. -
Nebenschilddrüse
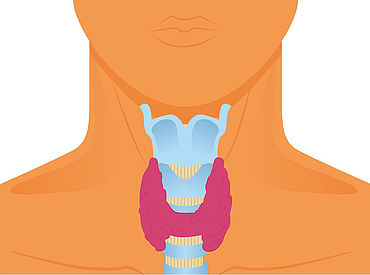
Welche Funktion hat die Nebenschilddrüse?
Die Nebenschilddrüsen - auch Epithelkörperchen genannt - sind vier erbsgroße und paarig angelegte Organe, welche direkt hinter der Schilddrüse liegen. Die Nebenschilddrüsen sind wichtige Organe bei der Regulation von Kalzium im Körper.
Welche Erkrankungen gibt es?
Die häufigste Erkrankung der Nebenschilddrüse ist eine Überfunktion mit erhöhten Kalziumwerten, der sogenannte primäre Hyperparathyreoidismus. Hieran erkranken ca. 25 000 bis 30 000 Bundesbürger jährlich neu.
Welche Symptome können bei einer Überfunktion auftreten?
Symptome wie Abgeschlagenheit und Müdigkeit sind meist die Vorboten der manifesten Erkrankung, die im weiteren Verlauf dann etwa Nierensteine, Osteoporose oder auch Magengeschwüre verursacht. Aufgrund der schwerwiegenden Folgen sollte diese Erkrankung in der Regel operiert werden.
-
Nebenniere
Welche Erkrankungen gibt es?
Die beiden Nebennieren liegen außerhalb des Bauchraumes am oberen Pol der beiden Nieren. Ihr Gewicht beträgt ca. 3 - 6 g. Chirurgisch von Bedeutung sind in erster Linie Tumoren der Nebennieren. Diese können gut- oder bösartig sein, vermehrt oder normal Hormone produzieren. In vielen Fällen ist hierzu eine aufwendige Labordiagnostik notwendig. Sie wird in der Regel bei einem Endokrinologen durchgeführt. Kann aber auch in unserer II Medizinischen Abteilung im Vorfeld durchgeführt werden.
Die Operation ist hier häufig im Rahmen einer "Schlüssellochchirurgie"( Minimalinvasiv) möglich.
Schilddrüse und Nebenniere
-
Bauchwandbrüche
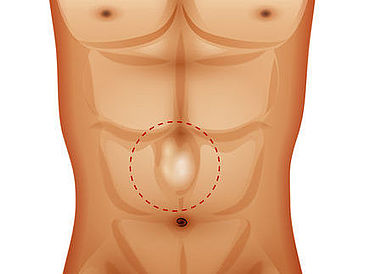
Was ist ein Bauchwandbruch?
Der Bauchraum ist mit einem Schutzpanzer aus mehreren Muskelschichten umgeben. Bildet sich hier eine Lücke, dann spricht man von einem Bruch der Bauchwand oder einer Hernie.
Welche Art von Bauchwandbrüchen gibt es?
- Leistenhernien
In der Leiste besteht eine natürliche Schwachstelle der Bauchdecke. Hier tritt der Samenstrang beim Mann und das Mutterband der Frau durch die Bauchdecke. Ist der Körper nicht in der Lage die Schwachstelle zu schließen oder geschlossen zu halten entsteht hier eine Hernie.
- Bauchwandhernien
Bauchwandhernien können theoretisch überall im Muskelpanzer entstehen. Häufig sind sie an den Übergangsstellen von verschiedenen Muskelpartien. Die Nabelhernie und die Epigastrische Hernie sind die häufigsten.
- Narbenhernien
Nach Operationen im Bauchraum kann es durch eine nicht ausreichende Narbenbildung oder zu hohe Belastung zu einem Defekt in der Muskulatur kommen.
- Zwerchfellhernien
Können zu einer Fehlfunktion des Verschlussmechanismus am Übergang Speiseröhre –Magen führen und/oder zur Verlagerung des Magens in den Brustraum führen.
Sind Hernien gefährlich?
Prinzipiell ja. Der Muskelpanzer hat eine Schwäche und Bauchinhalt wird nicht mehr im Bauchraum gehalten. Er tritt aus und kann einklemmen.
Was ist zu tun?
Besteht der Verdacht auf eine Hernie ist die Vorstellung bei einem Viszeralchirurgen sinnvoll. Er ist speziell ausgebildet und verfügt über die Fachkenntnis, was weiter zu tun ist.
Welche Behandlungsmetoden gibt es?
In den häufigsten Fällen ist eine Operation die sinnvollste Behandlung. Ein Großteil der Operationen kann minimalinvasiv durchgeführt werden. Bei vielen operativen Verfahren werden speziell an die verschieden Hernien angepasste Kunststoffnetze verwendet. Diese zum Teil sehr aufwendig gefertigten Netze regen den Körper an zur Bildung von Bindegewebe. Das einwachsende Bindegewebe und die vorgegebene Netzstruktur geben der Bauchdecke wieder eine ausreichende Festigkeit.
Ist eine Operation gefährlich?
Bei den meisten Operationen handelt es sich um Routineoperationen mit einer sehr geringen Komplikationsrate.
Wann bin ich wieder fit?
Bei einer normalen Hernienoperation ist in der Regel nur ein kurzer stationärer Aufenthalt notwendig, einige Versorgungen können auch ambulant durchgeführt werden.
Bei Verwendung eines Netzes ist in vielen Fällen bereits nach 10 Tagen 90% der Festigkeit erreicht.
Wir empfehlen die volle Belastung in der Regel nach 4 Wochen.
- Leistenhernien
Bauchwandbrüche
-
Kinderchirurgie
Kinder sind keine kleinen Erwachsenen – das gilt ganz besonders, wenn Kinder eines chirurgischen Eingriffs bedürfen. Es gilt vielerlei Besonderheiten des Kindesalters zu berücksichtigen, vom Eingehen auf die Angst der Kinder und deren Eltern vor dem Eingriff, den extrem unterschiedlichen Größenverhältnissen des Körpers eines z.B. 1.500 g leichten Frühgeborenen gegenüber einem 70 kg schweren Jugendlichen, den ganz unterschiedlichen Erkrankungen, die zur Notwendigkeit einer Operation führen (hoher Anteil an Fehlbildungen bei Kindern) bis hin zu wichtigen Unterschieden bei der Narkose und dem Erkennen und Vermeiden von postoperativen Schmerzen. Daher sollten Kinder nur in einem Setting von Ärzten und Pflegekräften mit ausgewiesener Expertise in der Chirurgie und Anästhesie operativ behandelt werden.
Am Marien-Hospital arbeitet eine durch langjährige Tätigkeit an einer großen universitären Kinderchirurgie sehr erfahrene Kinderchirurgin mit viszeralchirurgischem Schwerpunkt und Spezialisierung in kinderchirurgischer Intensivmedizin zusammen mit den am Hause befindlichen Viszeralchirurgen mit Erfahrung in kinderchirurgischen Eingriffen und in Kinderanästhesie erfahrenen Narkoseärzten. Im Falle von hochkomplexen kinderchirurgischen Eingriffen kooperieren wir darüber hinaus mit einer großen kinderchirurgischen Klinik in der Region.
Auch die Diagnostik im Vorfeld, z.B. die Abklärung einer Operations-Notwendigkeit und die Beratung und Aufklärung der Patienten (bis 14 Jahre) und der Familien erfolgt durch unsere Kinderchirurgin in einem ambulanten, prästationären oder bei Notfällen auch stationären Setting.
Alle Kinder, die am Marien-Hospital behandelt werden, sind in den kind- und familiengerecht eingerichteten Stationen der Kinderklinik untergebracht – so auch Kinder im Rahmen operativer Eingriffe. Ein Elternteil kann Tag und Nacht beim Kind anwesend sein und übernachten („Eltern-Kind-Zimmer“), und die pflegerische Betreuung erfolgt durchgehend durch das Kinderkrankenpflegeteam der Kinderklinik.
Sprechstunden:
Mo. u. Do.: 9:30 – 12:00 Uhr
Mi.: 14:30 – 15:30 Uhr
Kontakt:
Dr. med. Petra Dettmer, Oberärztin
E-Mail: petra.dettmer(at)prohomine.de
Katharina Berndsen, Stationssekretariat
Tel.: 0281 104-61631
E-Mail: katharina.berndsen(at)prohomine.de
Terminabsprachen:
Mo. – Do.: 08:00 – 13:00 Uhr
Mi.: 08:00 – 17:00 Uhr
Sekretariat der Klinik für Allgemein- und Viszeralchirurgie
Tel.: 0281 104-1100
Sekretariat der Klinik für Kinder- und Jugendmedizin
Tel.: 0281 104-1170
